Das Venensystem der Beine
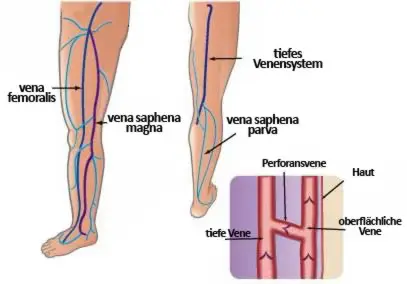
Das System der Venen ist ein Netzwerk von Gefässen, welches aus oberflächlichen und tiefen Venen sowie deren Verbindungen (Perforansvenen) besteht. Die Venen transportieren täglich etwa 7.000 Liter sauerstoffarmes Blut – meist entgegen der Schwerkraft – zum Herzen zurück.
90% des Blutes wird in den tiefen Venen transportiert, nur 10% in den oberflächlichen Venen. Daher kann man oberflächliche, kranke Venen auch entfernen.
Krampfadern
Krampfadern, medizinisch Varizen genannt, sind krankhaft veränderte Venen dieses Systems.
Die für die Behandlung der varikösen Beine wichtigsten Venen sind die folgenden, oberflächlichen Stammvenen
- Vena saphena magna (grosse Rosenvene) und die
- Vena saphena parva (kleine Rosenvene)
mit ihren jeweiligen Seitenästen.
Die sichtbaren Krampfadern sind die Seitenäste der erkrankten Stammvenen.
Ursache von Krampfadern
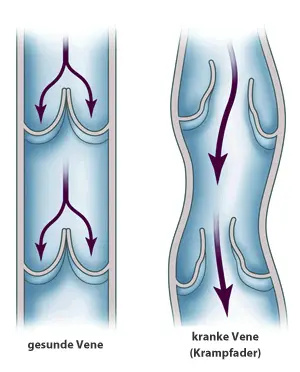
In gesunden Venen ermöglichen sich öffnende und schliessende Klappen den Transport des Blutes gegen die Schwerkraft zurück zum Herzen. Verlieren diese Klappen ihre Schliessfähigkeit, kommt es zum Rückfluss (Reflux).
Dadurch weiten sich die Venen, werden länger und verlaufen geschlängelt. Es entsteht das typische Bild der Krampfadern (Varikose).
Die Entstehung von Krampfadern (Varikosis) ist erblich bedingt. Ca. 20% der westlichen Bevölkerung leiden unter Venenveränderungen. Das Spektrum reicht von Besenreisern bis zum offenen Bein (ulcus cruris).
Zusätzliche Faktoren wie Alter, Geschlecht (Frauen sind häufiger betroffen), Schwangerschaften und Übergewicht begünstigen die Ausbildung von Krampfadern oder können das Leiden verschlimmern.
Warum manche Menschen Krampfadern entwickeln aber andere nicht ist aber bis heute ungeklärt.
Krankheitsbilder
Mit der Zeit führt der chronische Überdruck zu vermehrtem Austritt von Flüssigkeit, Eiweiss und Blutkörperchen in das umgebende Gewebe. Dies hat Entzündungen, Schwellungen (Ödeme), Verhärtungen (Sklerosen) und bräunliche Verfärbungen (Hyperpigmentationen) der Haut zur Folge, hauptsächlich in der sogenannten Gamaschenzone oberhalb des Sprunggelenks.
Entzündungen in diesen kranken Venen führen zu oberflächlichen Beinvenenthrombosen (Varikophlebitis), was in seltenen Fällen eine tiefe Beinvenenthrombose und Lungenembolie zur Folge haben kann.
Bei lang andauernden Verläufen werden Haut- und Fettgewebe so schlecht durchblutet, dass dies zu einem offenen Bein führen kann (ulcus cruris).
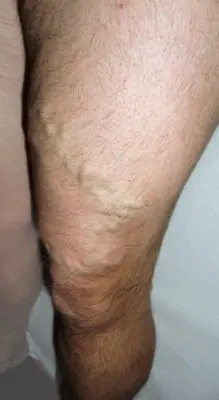
Krampfadern
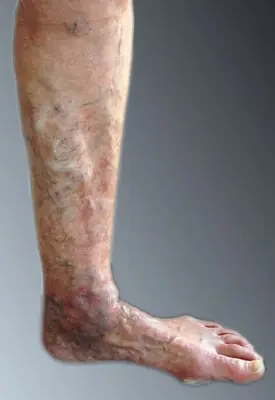
Hyperpigmentierung
Rezidiv-Varizen
Rezidivvarizen sind Krampfadern, die nach erfolgter Therapie nach Monaten oder Jahren wieder auftreten. Die Häufigkeit des Auftretens von Rezidiven liegt bei etwa 20%. Rezidive können direkt aus der Leiste oder Kniekehle kommen, oder nur Seitenäste an Ober- und Unterschenkel betreffen.
Ursache hiefür ist eine genetische Veranlagung. Auch eine nicht sachgerecht durchgeführte Therapie kann der Grund von Rezidiven sein.
Je nach Befund können diese neu aufretenden Varizen mittels Operation (Rezidivoperation in der Leiste), Phlebektomie oder aber durch Schaumsklerotherapie behandelt werden, auch Endovenöse Verfahren wie Lasertherapieoder Venefit ClosureFast-Verfahren können angewendet werden.
Empfehlung
Alle Krampfaderpatienten sollten periodisch einen Venenspezialisten konsultieren. Dadurch können neu auftretende, krankhafte Veränderungen an den Venen in ihren Anfängen erkannt und sofort durch einen kleinen Eingriff in Lokalanästhesie oder durch Schaum-Sklerotherapien ambulant behandelt werden (Häkchenmethode, Schaumsklerotherapie, endovenöse Verfahren).
Diagnostik
Der Goldstandard der Diagnostik in der Phlebologie ist heute neben der Anamnese und der klinischen Untersuchung die farbcodierte Duplexsonographie (Ultraschall).
Mit ihr lassen sich die Stadien der venösen Erkrankung genau feststellen und ein Therapieplan festlegen. Therapieerfolg und Verlauf können ebenso überprüft werden.
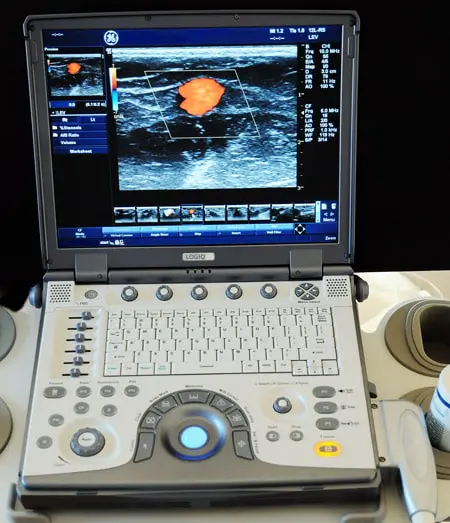
Therapieplan
Die Diagnostik ist die Grundlage des individuellen Therapieplans, der je nach Patient sehr unterschiedlich sein kann. Faktoren, die den Therapieplan beeinflussen sind unter anderem die genetische Disposition, das Alter, die Lebensumstände, der allgemeine Gesundheitszustand sowie die Ausprägung, Verlauf und Grösse der erkrankten Venen.
Manchmal kommen mehrere Verfahren gleichzeitig zur Anwendung.
Das Ziel ist eine vollständige Entfernung aller erkrankten Venen, um Rezidive zu verhindern.
Das Lipödem
Als Lipödem (Lipohyperplasia dolorosa) bezeichnet man eine schmerzhafte Fettgewebsvermehrung unter der Unterhaut hauptsächlich an den Beinen, selten auch an den Armen, die vornehmlich bei Frauen auftritt.
Symptome
Man unterscheidet eine Fettgewebsvermehrung infolge von Übergewicht (Adipositas) von einer Fettgewebsvermehrung infolge eines Lipödems. Eine Lipödempatientin kann normalgewichtig sein. Dies ist aber eher die Ausnahme.
Die grosse Mehrheit der Lipödempatientinnen ist auch übergewichtig. Erst das Übergewicht macht das Lipödem symptomatisch.
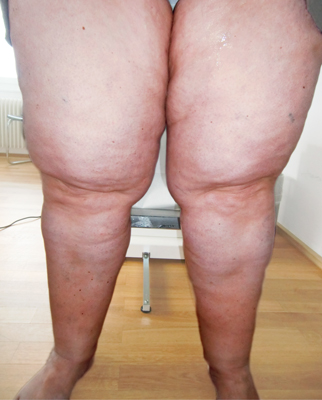
Folgende Charakteristika lassen auf ein Lipödem schliessen:
Disproportionale Fettgewebsvermehrung an Beinen und/oder den Armen, die Füsse sind dabei nicht betroffen. Es zeigt sich ein Schweregefühl und ggf. auch Schmerzhaftigkeit der betroffenen Extremitäten. Es besteht eine Neigung zu blauen Flecken. Die Beschwerden nehmen im Tagesverlauf zu.
Ursache
Die Ursache des Lipödems ist bis heute unklar. Es kommt in Familien gehäuft vor, so dass eine genetische Veranlagung vermutet wird.
Das Lipödem tritt meist in Kombination mit Übergewicht auf. Es kommt zur Vergrösserung, nicht aber zur Vermehrung der Fettgewebszellen.
Der Begriff Lipödem ist irreführend. Ödeme sind per definitionem Flüssigkeitseinlagerungen im Gewebe, die aber bei Lipödempatienten nicht nachgewiesen werden. Deshalb ist eine regelmässige Lymphdrainage beim Lipödem auch nicht sinnvoll.
Es gibt Hinweise darauf, dass eine chronische Entzündung die Schmerzen bewirkt. Diese chronische Entzündung wird durch zu viel Kohlehydrate (Zucker) verursacht und unterhalten. Zu viele Kohlehydrate bewirken eine vermehrte Insulinausschüttung. Dies führt zur Hemmung des Fettabbaus, zur Zunahme des Bauchfetts und zur Bildung von entzündungsfördernden Zellhormonen.
Therapie
Eine nachhaltige Gewichtsabnahme führt zu einer deutlichen Besserung der Beschwerden. Um die Insulinausschüttung zu vermindern ist eine kohlehydratarme (zuckerarme) und proteinreiche (eiweisreiche) Ernährung notwendig.
In Bezug auf die Ernährung ist sowohl deren Zusammensetzung von Bedeutung, noch wichtiger ist aber die Reduktion der Mahlzeitenhäufigkeiten. So scheinen eine Ausdehnung der nächtlichen Fastenphasen oder das Einlegen von einzelnen Fastentagen (intermittierendes oder periodisches Fasten, oft auch «Intervalfasten» genannt) nicht nur das Gewicht und die Insulinsensitivität günstig zu beeinflussen, sondern auch antiinflammatorische (entzündungshemmende) Effekte zu haben.
Bewegungstherapie (Ausdauertraining) fördert die Fettverbrennung.
Das Lipödem ist keine fortschreitende Erkrankung.
Das Lipödem bleibt stabil, wenn auch das Gewicht stabil bleibt.
Das Lipödem führt nicht zum Lymphödem.
Lymphdrainage hat für das Lipödem keinen nachgewiesenen Effekt.
Umstellung der Ernährungsgewohnheiten und Gewichtsreduktion sind die wesentlichen Pfeiler der Therapie.
Das Lymphödem
Beim Lymphödem handelt es sich um meist unsymmetrisch auftretende, proteinreiche Wassereinlagerung im Gewebe. Das Lymphödem ist eine chronische Erkrankung.
Welche Ursachen gibt es?
Lymphödeme treten auf, wenn die Lymphgefässe geschädigt sind oder der Transport der Lymphflüssigkeit mechanisch behindert wird.
Daraus ergeben sich zwei Arten von Lymphödemen:
- das primäre, mit fehlendem oder verminderten Lymphabfluss und
- das sekundäre Lymphödem, welches durch mechanische Abflussbehinderung auftritt.
Die primäre Form ist angeboren, das sekundäre Lymphödem dagegen erworben (durch Folgen einer Operation, Infektion oder bösartigen Erkrankungen).
Welche Symptome haben die betroffenen Patienten?
Es liegt eine unsymmetrische Schwellung einer bestimmten Körperregion vor. Lymphödeme können an allen Körperregionen, nicht nur an den Extremitäten auftreten.
Unbehandelt schreitet die Schwellung voran, es kommt zur Weichteilinfektion, dem Erysipel oder auch als „Rotlauf“ bekannt und damit zur weiteren Schädigung der Lymphbahnen. Das Finalstadium ist die Elephanthiasis.
Welche Behandlungsmöglichkeiten gibt es?
Nach einer genauen Untersuchung und Behandlung der Primärerkrankung beim sekundären Lymphödem ist die Komplexe Physikalische Entstauung (Komplexbehandlung) die wichtigste Massnahme. Diese besteht aus einer professionellen manuellen Lymphdrainage, der anschliessenden Kompression und der intensiven Hautpflege. Ergänzt wird diese Behandlung durch Bewegungstraining.
Selten erwähnte operative Methoden haben nicht den gewünschten Erfolg gebracht und sind demzufolge in der internationalen Fachliteratur kontrovers diskutiert.
Da es sich um eine chronische Erkrankung handelt, ist die Therapie kontinuierlich erforderlich.

